Die Herztransplantation
Patient:innen, die auf der Warteliste für ein Spenderherz stehen, werden während der gesamten Wartezeit eng von ihrem Transplantationszentrum betreut. Es finden regelmäßige Untersuchungen zur Kontrolle des Gesundheitszustands statt, bei Bedarf wird die Medikation angepasst. Außerdem werden die Patient:innen zur Post-OP-Medikation und zu Hygienemaßnahmen geschult. Ein wichtiger Bestandteil ist auch die körperliche Vorbereitung auf die Transplantation durch Kraftübungen und Physiotherapie (die sogenannte Prehabilitation).
Sobald ein passendes Spenderherz verfügbar ist, informiert das Transplantationszentrum die Patientin bzw. den Patienten sofort. Im Krankenhaus wird sie bzw. er unverzüglich auf die Operation vorbereitet. Die Transplantation selbst ist ein komplexer, mehrstündiger Eingriff. Anschließend folgen die postoperative Versorgung im Krankenhaus und schließlich die Nachsorge.
Prehabilitation
Körperliche Fitness
Die körperliche Vorbereitung auf die Transplantation, auch Prehabilitation genannt, ist von entscheidender Bedeutung für den Erfolg der Behandlung. Die Fitness der Patientinnen und Patienten vor dem Eingriff hat einen direkten Einfluss auf die postoperative Prognose. Die körperliche Funktionsfähigkeit fließt zudem in die Dringlichkeitseinstufung für ein Spenderorgan mit ein.
In vielen Fällen ist daher auch während des Evaluationsprozesses eine Rehabilitation sinnvoll.
Es wird empfohlen, an einer Herzsportgruppe oder an einer Herzinsuffizienzgruppe teilzunehmen und regelmäßige Physiotherapie in Anspruch zu nehmen. Als sinnvolle Ergänzung dazu können Online-Herzsportstunden dienen.

Zusätzlich werden mehrfach wöchentliche Kraftübungen empfohlen, die physiotherapeutisch erlernt und anschließend in Eigenregie durchgeführt werden. Insbesondere Muskelkraft und -masse tragen nach der Operation zu einer Verbesserung der Prognose bei.
Gewicht und Ernährung
Bei einer zu starken Gewichtsabnahme und einer Entwicklung von Untergewicht (pulmonale Kachexie) ist unter Umständen eine Ernährungstherapie mit Beratung und hochkalorischer Zusatznahrung empfehlenswert.
Im Falle eines Übergewichts ist eine diätetische oder pharmakologische Behandlung empfehlenswert. Idealerweise sollte der Body-Mass-Index (BMI) zwischen 22 und 25 kg/m² liegen.
Psyche
Leiden Patient:innen unter Panikattacken oder entwickeln sie eine Anpassungsstörung (häufig bei wiederkehrender Luftnot und damit Todesangst), sollten sie psychologisch behandelt werden. Häufig führen die Ängste zu einem Rückzug und damit auch zu einer unzureichenden körperlichen Aktivität.
Aufnahme und Vorbereitung der Operation
Damit gelistete Patient:innen jederzeit informiert werden können, sobald ein passendes Spenderherz zur Verfügung steht, sollten sie über eine deutsche Aufenthalts- und Erreichbarkeitsregelung verfügen. Bei Aufenthalten außerhalb Deutschlands müssen Patient:innen zeitweilig NT-gelistet werden (nicht transplantabel).
Sind der Hirntod und die Spendebereitschaft der Verstorbenen oder des Verstorbenen im Entnahmekrankenhaus durch die DSO festgestellt worden, wird Eurotransplant über das zur Verfügung stehende Organ informiert.
Die in den Niederlanden angesiedelte Stiftung ermittelt nun, welche Empfängerin bzw. welcher Empfänger am besten geeignet ist und benachrichtigt anschließend das Transplantationszentrum, in dem die Patientin bzw. der Patient behandelt wird.
Dort prüft ein:e Chirurg:in die übermittelten medizinischen Daten des Spenderorgans. Entscheidet sie oder er sich für die Annahme, macht sich ein spezialisiertes Ärzt:innenteam auf den Weg zum Entnahmekrankenhaus.
Ist das Team im Entnahmekrankenhaus eingetroffen, übernimmt es die Entnahme des Organs. Jetzt beginnt die sogenannte Ischämiezeit, in der das Organ nicht durchblutet wird. Sie muss so kurz wie möglich gehalten werden, um eine Schädigung des Organs zu vermeiden.
Zeitgleich mit der Organentnahme wird die Empfängerin bzw. der Empfänger im OP-Bereich auf die Transplantation vorbereitet. Letzte Voruntersuchungen finden statt.
Wenn sich das Entnahme-Team auf den Rückweg macht, beginnt die Operation. Auf diese Weise wird gewährleistet, dass die Ischämiezeit so kurz wie möglich gehalten werden kann. Bei Spenderherzen sollte die Ischämiezeit beispielsweise nicht mehr als vier Stunden betragen.
Die Ischämiezeit, in der das entnommene Spenderorgan nicht durchblutet wird, muss so kurz wie möglich gehalten werden, um eine Schädigung des Organs zu vermeiden. Sie darf bei Spenderherzen nicht mehr als vier Stunden betragen.
Ablauf der Operation
Zunächst wird bei der Patientin bzw. dem Patienten von unserem erfahrenen Anästhesieteam die Narkose eingeleitet. Venen- und Harnkatheter, Kanüle und Drainagen werden gelegt. Blutdruck, Herzfunktion, Sauerstoffsättigung werden kontinuierlich überwacht.
Die Transplantation selbst erfolgt unter Vollnarkose und kann bis zu zwölf Stunden dauern.
Das erfahrene chirurgische Team arbeitet dabei eng mit den Spezialist:innen der Anästhesiologie und Intensivmedizin zusammen.
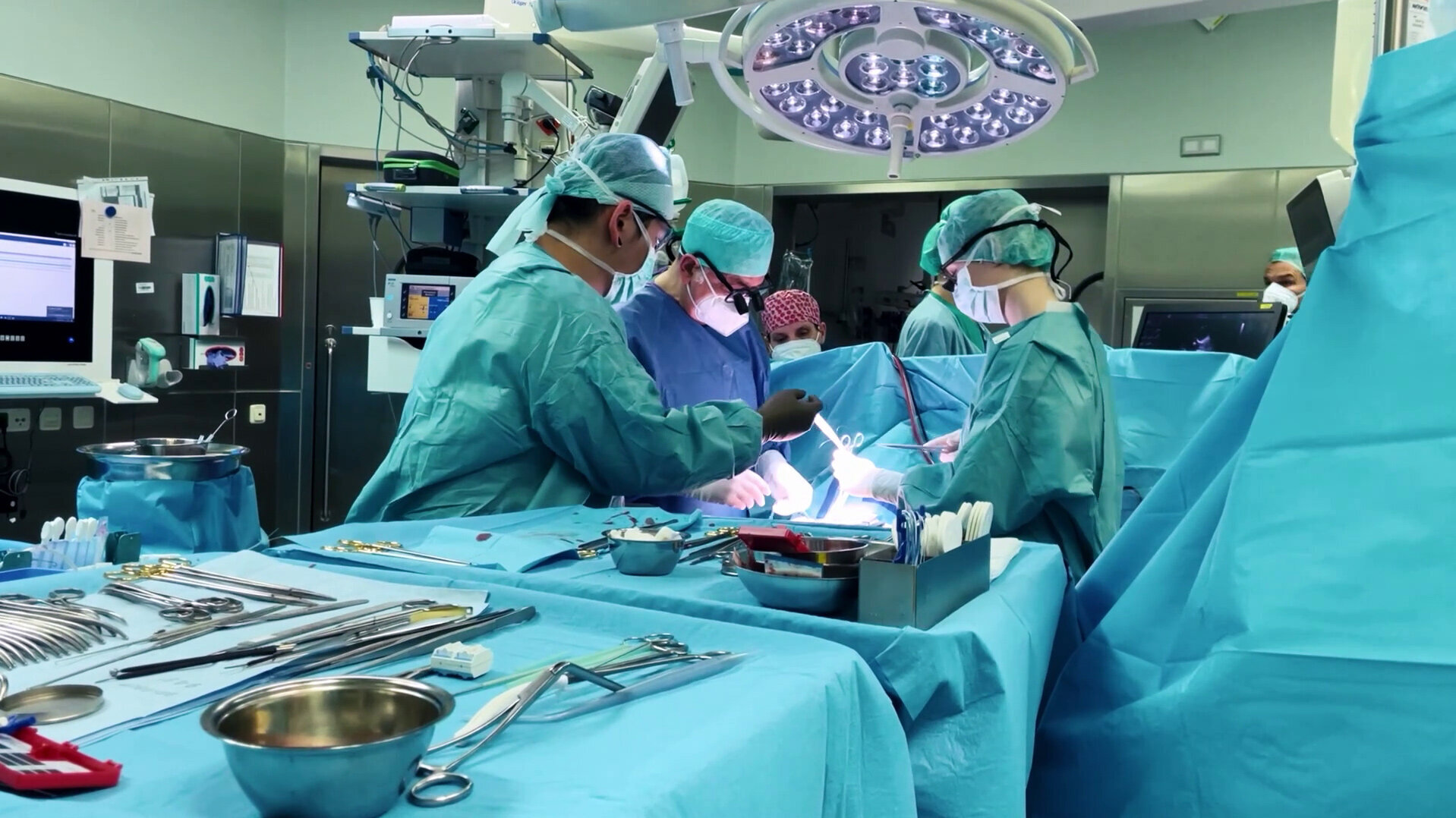
Zunächst wird der Brustkorb geöffnet, um Zugang zum Herzen zu erhalten. Die Patientin bzw. der Patient wird an die Herz-Lungen-Maschine angeschlossen. Diese übernimmt die Kreislauf- und Sauerstoffversorgung, weil das eigene Herz während der Operation stillsteht.
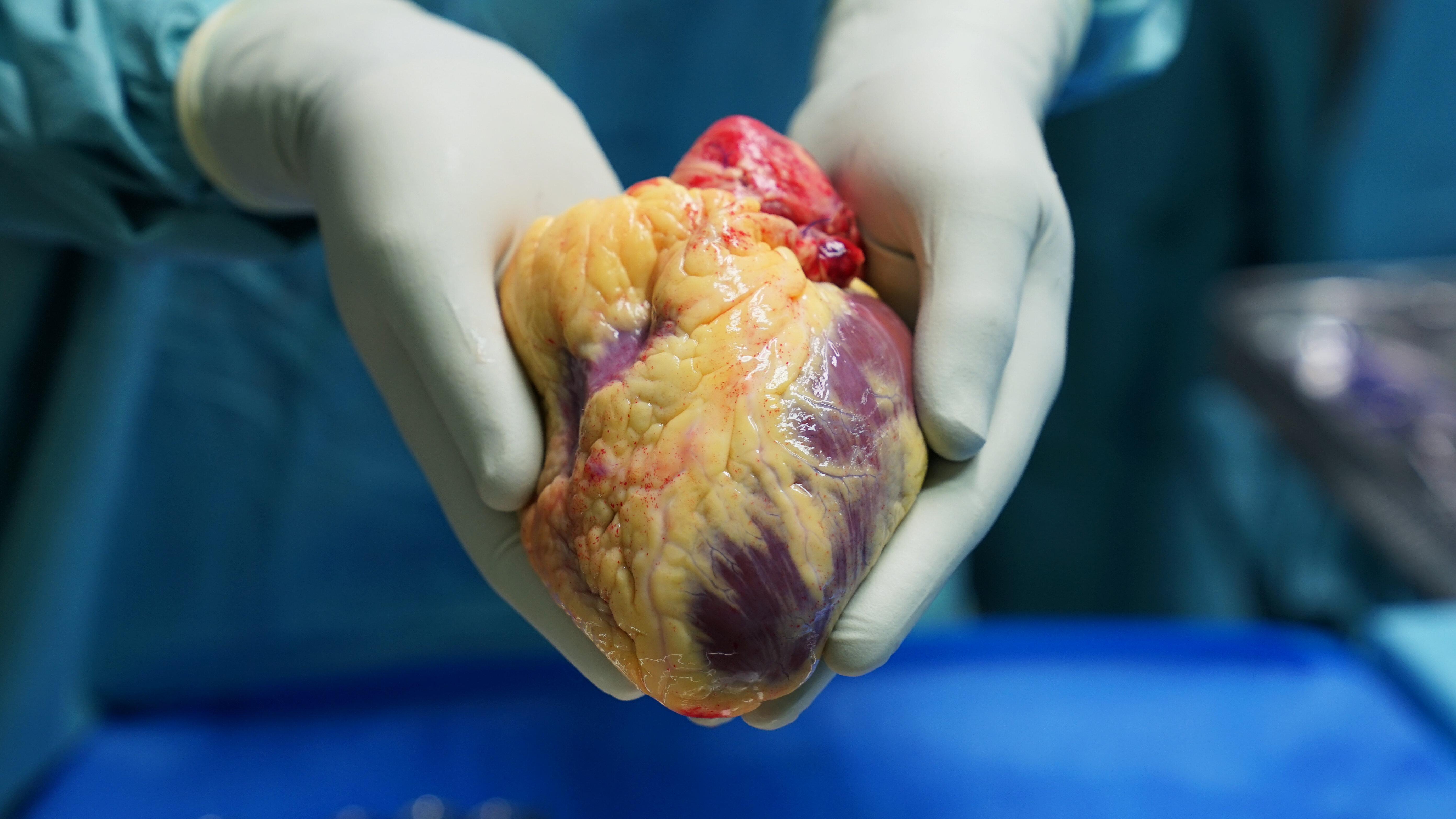
Anschließend durchtrennt die Chirurgin bzw. der Chirurg die großen Gefäße und entfernt das erkrankte Herz. Nun wird das Spenderherz, das in einer speziellen Kühlbox aufbewahrt wird, im Körper positioniert, schrittweise eingenäht,mit den Vorhöfen und den Arterien verbunden.
Ist das Spenderherz eingesetzt, wird die Durchblutung des neuen Organs gestartet. Das Herz wird wieder mit warmem Blut durchströmt. Viele Spenderherzen beginnen von selbst zu schlagen; manchmal ist ein leichter elektrischer Impuls nötig.
Wenn das neue Herz stabil pumpt, wird die Herz-Lungen-Maschine schrittweise reduziert und schließlich abgeschaltet. Die Ärzt:innen kontrollieren das Organ auf mögliche Blutungen. Anschließend wird der Brustkorb wieder verschlossen.
Dokumentation „Geschenktes Leben“
Mit 37 Jahren erkrankt unsere Patientin Franziska Bleis an einer Herzmuskelentzündung; ihr Zustand wird immer kritischer. Am DHZC wird ihr schließlich ein Spenderherz eingesetzt. Wir durften Franziska bei ihrem Weg zurück ins Leben mit der Kamera begleiten; auch in den OP. Entstanden ist eine 25-minütige Dokumentation, die aufklären und Mut machen soll.
Nach der Transplantation
Nach der Operation kommen die Patient:innen zunächst beatmet und in Narkose auf die Intensivstation WD1i. Dort werden sie rund um die Uhr von Ärzt:innen und Pflegekräften überwacht. Während der Operation und in der ersten Zeit danach werden die Patient:innen mit einem Beatmungsgerät künstlich beatmet. Sobald sie wieder ausreichend eigenständig atmen können, wird der Beatmungsschlauch entfernt und die Patient:innen können wieder selbstständig essen. Auf der Station werden die Herzfunktion, die Kreislaufsituation, die Aufwachreaktion und mögliche Abstoßungsreaktionen engmaschig kontrolliert. Gleichzeitig werden die Patient:innen mobilisiert.
Unmittelbar nach der Operation beginnt die physiotherapeutische Betreuung auf der Intensivstation. Spezialisierte Atemtrainer:innen und Physiotherapeut:innen führen mit den Patient:innen Übungen zum Training des Atems und der Muskulatur durch.
Sobald es die körperliche Verfassung zulässt, werden die Patient:innen auf unsere Transplantationsstation WD3 verlegt. Auf der durch die Deutsche Gesellschaft für Kardiologie (DGK) zertifizierten Herzinsuffizienz- und Transplantationsstation verbringen sie in den meisten Fällen die Zeit bis zur Rehabilitation. Unter sorgfältiger ärztlicher und pflegerischer Kontrolle werden die Patient:innen hier auf ihre Entlassung aus der Klinik vorbereitet.
Um die Organfunktion zu überprüfen, führt das Ärzt:innenteam am DHZC in den ersten Wochen nach der Transplantation zahlreiche Untersuchungen bei den Patient:innen durch. Dazu zählen etwa Blutentnahmen, Röntgen, EKG und Echokardiographie. Bevor Patient:innen in die Rehabilitation entlassen werden, führen wir eine Herzkatheteruntersuchung mit einer Herzmuskelbiopsie und ggf. ein Herz-MRT durch, um eine Abstoßung des Spenderorgans sicher ausschließen zu können.
Auf der Station WD3 verbringen herz- und lungentransplantierte Patient:innen die erste postoperative Phase. Das Team versorgt auch Langzeittransplantierte, die stationär am DHZC aufgenommen werden müssen.

Risiken und Komplikationen
Wie jede andere Operation ist auch eine Herztransplantation mit Risiken verbunden. Komplikationen können frühzeitig oder erst im Langzeitverlauf auftreten.
Zu den Risiken gehören:
- Komplikationen nach der OP: Unmittelbar nach der Operation kann es etwa zu Nachblutungen oder Wundinfektionen kommen.
- Initial kann es notwendig sein, die Nierenfunktion durch Verfahren wie Dialyse zu unterstützen. Dies stellt in den allermeisten Fällen eine zeitlich begrenzte Unterstützung dar.
- Akute Abstoßung: Das Immunsystem erkennt das Spenderherz als fremd und stößt es ab.
- Infektionen: Patient:innen müssen nach der Transplantation ihr Leben lang Medikamente einnehmen, um das Immunsystem zu unterdrücken. Dadurch sind sie anfälliger für Infektionen und virale Infekte.
- Weitere Nebenwirkungen der Immunsuppressiva: Die Medikamente, die eine Abstoßung des Spenderherzens verhindern sollen, können das Risiko erhöhen, an bestimmen Erkrankungen wie Bluthochdruck oder Nierenfunktionsstörungen zu leiden.
- Komplikationen am Herzen selbst, etwa durch Herzrhythmusstörungen oder Störungen der Herzkranzgefäße.
- Gefäß- und Kreislaufprobleme wie Thrombosen oder Blutdruckschwankungen.
- Psychische Belastungen wie Depressionen, Angst vor der Organabstoßung oder Schwierigkeiten bei der Anpassung an den veränderten Lebensstil.
Prognose
Die durchschnittliche Überlebenszeit nach einer Herztransplantation ist in den letzten Jahren kontinuierlich gestiegen und wird auch in Zukunft vor allem durch verbesserte Behandlungsmethoden weiter steigen.
Die meisten Menschen können innerhalb weniger Monate zu vielen ihrer normalen Aktivitäten zurückkehren. Eine Herztransplantation verbessert die Lebensqualität dieser Patient:innen daher spürbar.
Die durchschnittliche Überlebenszeit nach einer Herztransplantation beträgt etwa 20 Jahre und liegt damit deutlich über der durchschnittlichen Prognose vor der Transplantation, die oft im Bereich von Monaten liegt.
Natürlich ist die Prognose von Patient:in zu Patient:in sehr individuell und hängt von vielen verschiedenen Faktoren ab. Vor allem die Transplantatfunktion (d.h. die „Leistungsfähigkeit” des Spenderorgans und mögliche Komplikationen nach der Transplantation) sowie Nebenerkrankungen, das Lebensalter und der persönliche Lebensstil beeinflussen die tatsächliche Überlebenszeit.
Ein weiterer Faktor ist die Erfahrung des Transplantationszentrums: Erfahrene, hochspezialisierte Einrichtungen erzielen oft bessere Ergebnisse. Die Ein-Jahres-Überlebensrate liegt am DHZC bei 87 Prozent; im bundesweiten Durchschnitt sind es 81 Prozent. Drei Jahre nach der Operation leben 83 Prozent der am DHZC Herztransplantierten – der Bundesdurchschnitt beträgt 72 Prozent.
Video: Patient Mathias Schumann
Unser Patient Mathias Schumann leidet 10 Jahre lang an einer Herzschwäche. Als sich sein Zustand rapide verschlechtert, wird er an ein Kunstherz angeschlossen. Unsere Ärzt:innen verlegen die Verbindung von Körper und Pumpe von der Leiste ans Schlüsselbein - so kann unser Patient aufstehen und sich bewegen. Nach kurzer Wartezeit übersteht er die Herztransplantation sehr gut. Heute geht es ihm bestens.
Rehabilitation
Die Rehabilitation nach einer Herztransplantation ist ein zentraler Bestandteil der Erholung und des langfristigen Behandlungserfolgs. Sie beginnt oft schon kurz nach der Operation im Krankenhaus und setzt sich in spezialisierten Rehabilitationszentren oder ambulant fort.
Die Rehabilitation ist die Phase der möglichst vollständigen Rückkehr ins private, gesellschaftliche und berufliche Lebensumfeld. Ein wichtiger Teil ist gezieltes Training zur Wiederherstellung der körperlichen Leistungsfähigkeit. Aber auch psychisch und seelisch unterstützen wir unsere Patient:innen in dieser Zeit.
In ausführlichen Gesprächen lernen Sie genau,
- welche gesundheitlichen Risikofaktoren es gibt und wie Sie diese vermeiden können,
- welche Anzeichen einer Organabstoßung es gibt,
- wie Sie sich vor Infektionen schützen können,
- welche Möglichkeiten der sozialen Unterstützung es gibt.
Die Rehabilitation in der Rehaklinik kann beginnen,
- wenn keine medizinischen Bedenken gegen Ihre Verlegung sprechen
- wenn Sie sich wieder eigenständig versorgen (z. B. waschen und ankleiden) können
- wenn Sie nur noch wenig pflegerische Hilfe benötigen und körperlich zum Aufbautraining bereit sind.
In Abhängigkeit vom Krankheitsverlauf ist das meist etwa sechs bis acht Wochen nach der Transplantation der Fall. In der Regel werden unsere Patientinnen und Patienten direkt nach dem stationären Aufenthalt am DHZC ins Reha-Zentrum Seehof in Teltow am südlichen Stadtrand von Berlin überwiesen. Das Zentrum hat eine über dreißigjährige Erfahrung mit transplantierten Patientinnen und Patienten aus unserer Klinik. Es liegt in einer grünen, ruhigen Umgebung. Sie bekommen ein Einzelzimmer, können Besuch empfangen oder Ausflüge machen. Die Fahrt zum DHZC dauert nur etwa 30 Minuten, sodass Sie in dringenden Fällen schnell wieder in unserer Klinik sind.
Wie verläuft der Reha-Aufenthalt?
- Körperliche Aktivität wie Fahrrad-Ergometer-Training, Muskelaufbau an Geräten, Gymnastik in der Gruppe oder individuell mit Bewegungstherapeutinnen und Bewegungstherapeuten
- Passive Anwendungen wie Vorträge, Beratungen, Schulungen einzeln und in der Gruppe
- Entspannungstraining und falls nötig psychotherapeutische Betreuung
Täglich − auch am Wochenende − finden ärztliche Visiten statt, um Komplikationen schnell erkennen und in Absprache mit dem DHZC behandeln zu können. Echokardiographien, EKG und Bestimmungen Ihrer Medikamentenspiegel werden weiter regelmäßig durchgeführt. Die Dosierung Ihrer Medikamente wird wenn nötig angepasst. Eingreifende belastende Untersuchungen sind in der Regel nicht nötig. Während des Aufenthalts müssen Sie in der Regel nur einmal in die Transplantationsambulanz des DHZC kommen.
Was bewirkt die Rehabilitation?
Jahrzehntelange Erfahrungen und zahlreiche Studien belegen den erheblichen Nutzen der Rehabilitation zur Verbesserung der körperlichen wie seelischen Leistungsfähigkeit und Lebensqualität. Darüber hinaus beherrschen Sie nun selbstständig die nötigen Kontrolluntersuchungen (z.B. Messung von Blutdruck, Puls, Fieber und Gewicht), Sie wissen, wie Sie sich zu Hause richtig verhalten und Sie kennen die Anzeichen möglicher Komplikationen.
Nachsorge und Betreuung
Auch nach der Transplantation bleiben wir an Ihrer Seite. Die langfristige, lebenslange Nachsorge umfasst:
- regelmäßige Kontrolluntersuchungen in unserer Transplantationsambulanz
- eine lebenslange medikamentöse Behandlung zur Vermeidung von Abstoßungsreaktionen und Infektionen
- die Unterstützung bei der Wiedereingliederung in den Alltag
- Schulungen im Umgang mit dem neuen Organ, zu Hygienemaßnahmen etc.
- eine transplantationsgerechte Ernährungsberatung
- Die Beratung und Kontaktvermittlung zu Trainingsangeboten und Physiotherapie
Ausführliche Informationen zur Nachsorge und Betreuung am DHZC finden auf der Seite Betreuung von Herztransplantierten.
Fortschritte in der Herztransplantation
Systeme zur Organkonservierung
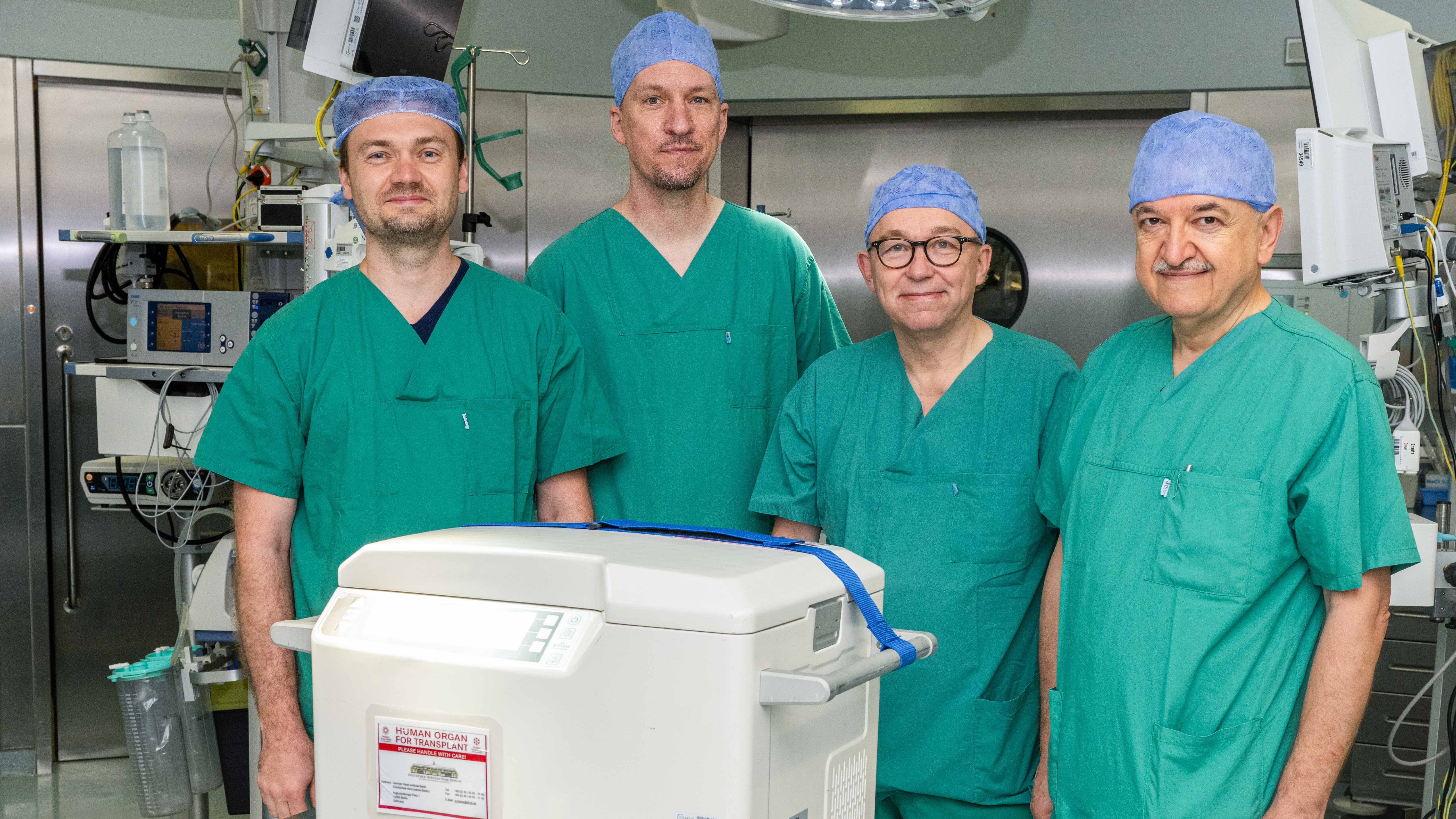
Am DHZC setzen wir ein neuartiges System zur Konservierung von Spenderherzen ein, das eine bessere Organfunktion und längere Transportzeiten ermöglicht. Dabei wird das Organ während des Transports über eine Pumpe mit einer speziellen Nähr- und Konservierungsflüssigkeit versorgt. Die neue Technik soll eine noch bessere Funktion der Spenderorgane sowie wesentlich längere Transporte ermöglichen. Auch der Spenderpool soll sich dadurch erweitern, weil mehr Spenderorgane angenommen werden könnten, die bisher noch abgelehnt werden müssen, weil sie den Transport nicht überstehen würden.
Nach umfangreichen Tests wurde das System im Rahmen einer internationalen Studie für den Einsatz am Menschen zugelassen und am DHZC im Herbst 2021 erstmals in Deutschland eingesetzt.
Das System besteht aus einem Gerät, genannt „XVIVO Heart Box“, zum Transport und einer speziellen Lösung zur Konservierung des Organs. Vor dem Transport wird das Gerät mit einer neu entwickelten Nähr- und Konservierungslösung befüllt. Nach der Entnahme wird das Spenderherz zunächst an die Kreislaufpumpe in der „Heart Box“ angeschlossen und dann in der Nähr- und Konservierungslösung schwimmend gelagert. Während des Transports wird das Organ fortlaufend mit frischem Sauerstoff versorgt. Dieser Kreislauf wird zur zusätzlichen Konservierung des Organs auf konstant acht Grad Celsius gekühlt.
Die an der Studie beteiligten Berliner Wissenschaftler (v.l.): Dr. med. Leonhard Wert, Dr. med. Felix Hennig, Prof. Dr. med. Christoph Knosalla und Dr. med. Ruhi Yeter von der DHZC-Klinik für Herz-, Thorax und Gefäßchirurgie.
Ausblick: Xenotransplantation
Tierische Organe als Zukunftsperspektive
Die Xenotransplantation bezeichnet die Übertragung von tierischen Organen – vor allem von Schweinen – auf den Menschen. Weltweit wird intensiv an dieser Technologie geforscht, da sie das Potenzial besitzt, den Organmangel langfristig deutlich zu verringern.
Aktuelle Entwicklungen
Seit 2022 wurden in den USA erstmals Schweineherzen und Schweinenieren erfolgreich auf schwerkranke Patientinnen und Patienten transplantiert. Die bisher dokumentierten Überlebenszeiten reichen von bis zu zwei Monaten nach einer Herztransplantation bis zu vier Monaten nach einer Nierentransplantation.
Die verwendeten Organe stammen von genetisch modifizierten Schweinen, deren Erbgut gezielt verändert wurde, um Immunreaktionen und akute Abstoßungsprozesse zu reduzieren sowie potenzielle Viren auszuschalten.
Diese Fortschritte zeigen, dass tierische Organe grundsätzlich für den menschlichen Körper „kompatibel gemacht“ werden können.
Chancen der Xenotransplantation
Die Technologie birgt enormes Potenzial:
- Organe könnten künftig planbar und bedarfsgerecht zur Verfügung stehen.
- Wartezeiten würden sich erheblich verkürzen.
- Schwer erkrankten Patientinnen und Patienten könnte schneller geholfen werden.
Risiken und aktueller Stand in Deutschland
Trotz vielversprechender Ergebnisse befindet sich die Xenotransplantation noch im experimentellen Stadium. Zu den wichtigsten Herausforderungen zählen:
- Abstoßungsreaktionen, die trotz genetischer Anpassungen auftreten können
- mögliche Übertragung unbekannter tierischer Erreger
Aufgrund dieser Risiken ist die Xenotransplantation inDeutschland nicht zugelassen. Strenge gesetzliche Vorgaben – u. a. aus dem Transplantationsgesetz (TPG), dem Infektionsschutzgesetz (IfSG) und dem Gentechnikgesetz (GenTG) – schließen klinische Anwendungen aktuell aus.
Dennoch wird auch in Deutschland intensiv daran geforscht.


