Partielle anomale Lungenfehlmündung (PAPVD)
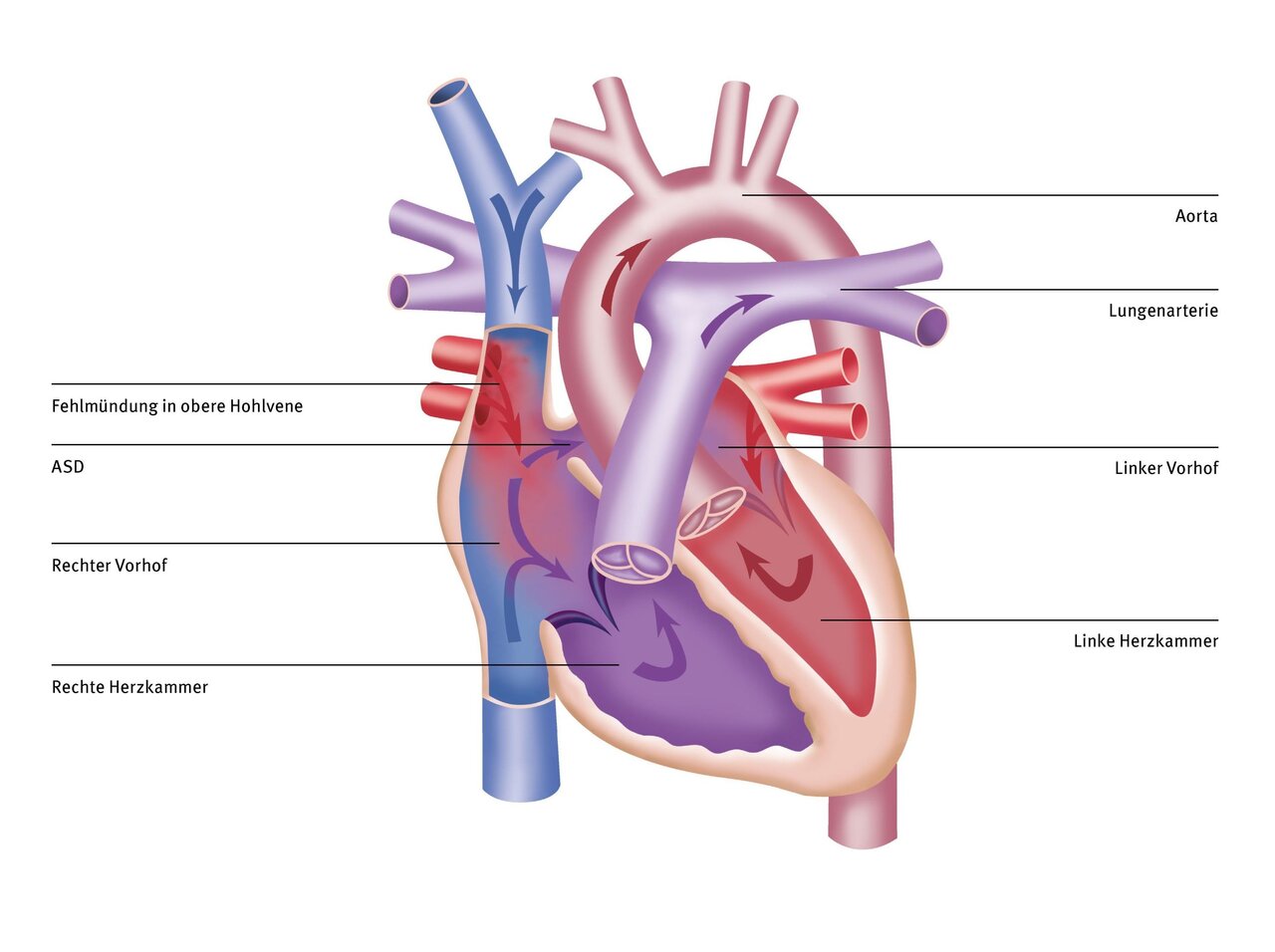
Eine PAPVD oder auch partielle anomale pulmonalvenöse Drainage bzw. partielle anomale Lungenfehlmündung bezeichnet eine Fehlmündung einer oder mehrerer Lungenvenen. Die vier Lungenvenen transportieren sauerstoffreiches Blut von den Lungen zum linken Vorhof. Von dort gelangt es in die linke Hauptkammer des Herzens und anschließend über die Hauptschlagader in den Körper.
Bei der PAPVD münden eine bis drei der Lungenvenen an einer anderen Stelle des rechten Herzens oder der großen systemvenösen Gefäße. Hierdurch kommt es zu einer Durchmischung von sauerstoffarmem und sauerstoffreichem Blut. Oft besteht zusätzlich ein Defekt in der Scheidewand zwischen rechtem und linkem Vorhof, ein sogenannter ASD (Atriumseptumdefekt).
Es gibt verschiedene Ausprägungen einer PAPVD. Eine PAPVD kann einzeln oder auch zusammen mit weiteren angeborenen Defekten des Herzens vorkommen.
Ursache und Folgen
Die Ursache für die Entstehung einer PAPVD ist bisher nicht bekannt. Die PAPVD entsteht noch während der Embryonalentwicklung im Mutterleib.
Was bedeutet das für das Herz und den Kreislauf?
Normalerweise führen die Lungenvenen sauerstoffreiches Blut aus den Lungen in den linken Vorhof. Eine Fehlmündung der Lungenvenen bedeutet, dass die Lungenvenen das sauerstoffreiche Blut auf die rechte Seite des Herzens bringen, zumeist in eine große Vene oder in den rechten Vorhof. Von dort fließt das Blut wieder in die Lunge.
Zusammenfassend kreist das Blut also zwischen der Lunge und dem rechten Herzen. Hierdurch gelangt weniger sauerstoffreiches Blut in die Körperstrombahn und es fließt zu viel Blut durch die Lungenstrombahn.
Symptome
Die Symptome eines Kindes mit einer PAPVD variieren je nach Anzahl der fehlmündenden Venen. Kinder mit nur einer fehlmündenden Vene sind in der Regel asymptomatisch.
Bei mehreren fehlmündenden Venen derselben Seite und/oder einem begleitenden ASD kann Ihr Kind durch Kurzatmigkeit bei Belastung oder gehäufte bronchopulmonale Infekte auffallen.
Bleibt eine PAPVD bis in das Erwachsenenalter hinein unbehandelt, kommt es durch die zu starke Durchblutung der Lungenarterien zu einem Bluthochdruck in den Lungenarterien („Pulmonalarterielle Hypertonie“, kurz PAH). Eine PAH ist schwer zu behandeln und geht mit einer deutlich reduzierten Lebenserwartung einher.
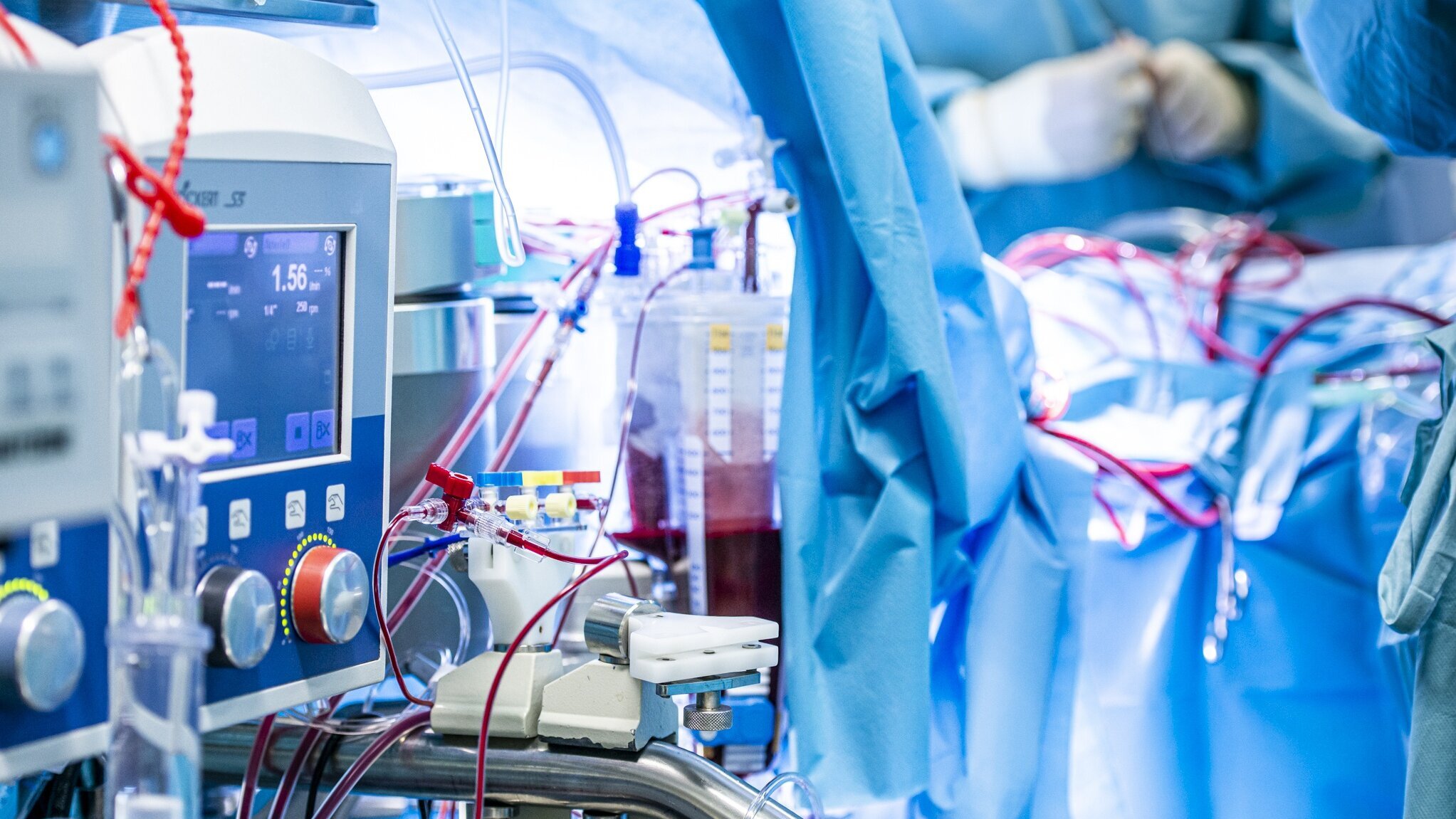
Viele Operationen am Herzen können nur am stillstehenden Herzen durchgeführt werden. Eine Herz-Lungen-Maschine übernimmt während der OP die Funktion von Herz und Lunge.
Am DHZC stehen zwölf moderne Herz-Lungen-Maschinen zur Verfügung, drei davon speziell für Säuglinge und Kleinkinder.
Behandlung
Ein PAPVD muss immer chirurgisch durch einen Eingriff am offenen Herzen unter Einsatz der Herz-Lungen-Maschine korrigiert werden. Ein begleitender ASD bei einer PAPVD kann sich im Gegensatz zu anderen Scheidewanddefekten nicht von allein verschließen.
Es gibt Medikamente, die das Herz Ihres Kindes bis zur korrigierenden Operation unterstützen und die Symptome abmildern können. Diese Medikamente haben jedoch keinen Einfluss auf den Herzfehler und schützen auch nicht vor Hochdruck in den Lungenarterien.
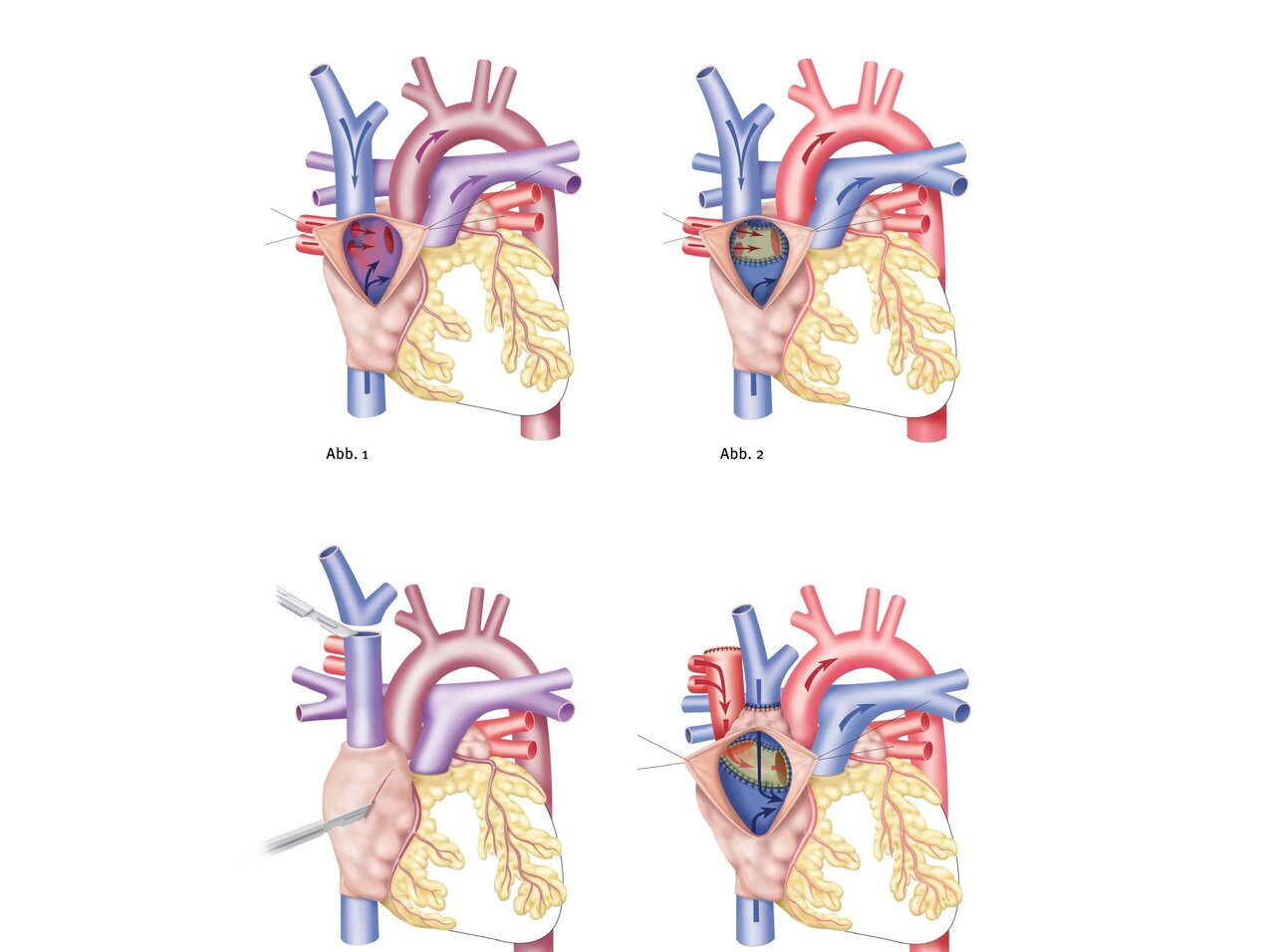
Bei der Operation werden die fehlmündenden Lungenvenen mithilfe eines oder zweier Flicken zum linken Vorhof umgeleitet. Besteht ein begleitender ASD, werden die Lungenvenen durch den ASD in den linken Vorhof „getunnelt“. Der Flicken besteht meist aus dem eigenen Perikard, d.h. der äußeren Schicht des Herzbeutels, in dem das Herz im Brustkorb liegt.
Der Schnitt, den die Kinderherzchirurgin bzw. der Kinderherzchirurg bei der Operation durchführen muss, verläuft senkrecht mittig zwischen den Brustwarzen, in vielen Fällen ist auch ein minimalinvasiver Zugang von der rechten Seite des Brustkorbs zwischen den hindurch Rippen möglich. Eine chirurgische PAPVD-Korrektur muss immer unter Vollnarkose erfolgen.
Behandlung am DHZC
Am DHZC bieten wir bei geeigneten Patient:innen eine PAPVD-Korrektur über einen kosmetisch vorteilhaften, minimalinvasiven Zugang an der rechten Seite des Brustkorbs an. Um über diesen Zugangsweg operieren zu können, muss vorab durch eine MRT-Bildgebung sichergestellt werden, dass die fehlmündenden Lungenvenen nicht zu weit vom rechten Vorhof entfernt liegen. Die MRT-Bildgebung sollte idealerweise bereits einige Wochen vor einer Operation ambulant durchgeführt werden, sodass wir mit Ihnen den idealen Zugangsweg planen können. So kann in vielen, jedoch ausdrücklich nicht in allen Fällen ein Schnitt mitten auf der Brust und ein Durchtrennen des Brustbeins vermieden werden.
Wenn möglich, bieten wir am DHZC bei Operationen wie einer PAPVD-Korrektur das Fast-Track-Konzept an. Das bedeutet, dass Ihr Kind noch im Operationssaal von der Beatmungsmaschine entwöhnt wird und bereits selbstständig atmend auf die Kinderintensivstation gelangt. Dies hat in der Vergangenheit zu einem kürzeren Aufenthalt auf der Intensivstation und einer schnelleren Entlassung nach Hause beigetragen.
Darüber hinaus untersuchen und behandeln wir in zwei speziell ausgerüsteten und hochmodernen Herzkatheterlaboren der Klinik für Angeborene Herzfehler – Kinderkardiologie Neugeborene, Säuglinge, Kinder und Jugendliche jeden Alters mit angeborenen und erworbenen Herzerkrankungen, sowie auch alle Erwachsenen mit angeborenen Herzfehlern. Wir sind als überregionales Schwerpunktzentrum auf die invasive kardiologische Diagnostik und interventionelle Therapie von Patient:innen mit angeborenen Herzfehlern spezialisiert.
Als überregionales Schwerpunktzentrum ist unser Herzkatheterlabor der Klinik für Angeborene Herzfehler – Kinderkardiologie auf die invasive kardiologische Diagnostik und interventionelle Therapie von Patient:innen mit angeborenen Herzfehlern spezialisiert.
Fragen und Antworten für Eltern
Die Aussichten hinsichtlich Lebenserwartung und Lebensqualität sind nach einer rechtzeitigen PAPVD-Korrektur sehr gut.
In seltenen Fällen kann es auch bei einer zunächst erfolgreichen Korrektur in den folgenden Jahren zu Herzproblemen kommen. Diese beinhalten Einengungen der Pulmonal- oder Systemvenen, an denen der Korrektureingriff vorgenommen wurde. Auch die Entstehung von Herzrhythmusstörungen, die sich zumeist erst im Erwachsenenalter entwickeln, ist möglich.
Nach einer erfolgreichen PAPVD-Korrektur kann sich Ihr Kind in der Regel normal belasten. Unmittelbar nach der Korrektur einer PAPVD kann es notwendig sein, für einen kurzen Zeitraum auf stärkere Anstrengung zu verzichten, bis die Heilung abgeschlossen ist. Bei einigen Kindern kann es notwendig sein, größere Anstrengungen zu vermeiden. Hierzu berät Sie Ihre Kinderkardiologin bzw. Ihr Kinderkardiologe individuell.
Auch nach der erfolgreichen Korrektur einer PAPVD sollten Sie mit Ihrem Kind regelmäßige Verlaufskontrollen bei Ihrer Kinderkardiologin bzw. Ihrem Kinderkardiologen durchführen lassen. Dabei sollte vor allem der uneingeschränkte Blutfluss durch die umgeleiteten Lungenvenen und durch die Systemvenen überprüft werden. Zudem sollte der Herzrhythmus regelmäßig kontrolliert werden.
Eine Engstelle an den umgeleiteten Lungenvenen oder an den Systemvenen kann eine erneute Operation oder eine Intervention im Herzkatheter notwendig machen. Für etwa sechs Monate nach einer PAPVD-Korrektur ist es notwendig, dass Ihr Kind bei bestimmten Eingriffen wie z.B. zahnärztlichen Eingriffen vorbeugend Antibiotika nimmt. Dieses Vorgehen nennt sich „Endokarditis-Prophylaxe“ und soll verhindern, dass sich Bakterien, die während des Zahneingriffs in den Blutstrom gelangen, im zuvor operierten Herzen festsetzen. Ob diese sogenannte Endokarditis-Prophylaxe über mehr als sechs Monate fortgeführt werden muss, besprechen Sie individuell mit Ihrer Kinderkardiologin bzw. Ihrem Kinderkardiologen.
Selbst bei erfolgreicher Korrekturoperation können im weiteren Verlauf Engstellen an den umgeleiteten Lungenvenen oder an den Systemvenen auftreten. Dies kommt sehr selten vor, kann jedoch eine erneute Rekonstruktion durch eine Operation oder auch eine Intervention im Herzkatheter notwendig machen. Sollte im Jugend- oder Erwachsenenalter eine Herzrhythmusstörung auftreten, die mit einem zu langsamen Herzrhythmus einhergeht, kann eine Schrittmacherimplantation erforderlich sein. Auch dies kommt jedoch selten vor.


