Chronisch thromboembolische pulmonale Hypertonie (CTEPH)
Die chronisch thromboembolische pulmonale Hypertonie (CTEPH) ist eine ernstzunehmende Form von Lungenhochdruck, die durch verstopfte oder verengte Blutgefäße in der Lunge entsteht. Diese Verengungen werden durch Blutgerinnsel verursacht, die aus den Venen des Körpers in die Lunge gelangen und zu einer Lungenembolie führen. Patient:innen mit CTEPH neigen zur Gerinnselbildung, selbst wenn über mindestens drei Monate eine blutverdünnende Therapie (Antikoagulation) durchgeführt wurde. Diese dauerhafte Verstopfung der Gefäße behindert den Blutfluss in der Lunge und erhöht den Druck in der Lungenarterie.
Damit der Körper mit Sauerstoff versorgt wird, pumpt das rechte Herz sauerstoffarmes Blut in die Lunge. Dort wird es mit Sauerstoff angereichert und über das linke Herz in den Körper weitergeleitet. Wenn die Lungengefäße durch Blutgerinnsel blockiert sind, muss das rechte Herz stärker arbeiten, um das Blut in die Lunge zu befördern. Dadurch steigt der Blutdruck in den Lungengefäßen an – das nennt man Lungenhochdruck oder pulmonale Hypertonie.
Die CTEPH ist eine seltene, aber schwerwiegende Form der pulmonalen Hypertonie. Da die Symptome oft unspezifisch sind, bleibt CTEPH häufig lange unerkannt, was eine frühzeitige Diagnose und Therapie erschwert. Eine rechtzeitige Abklärung von Atemnot nach einer Lungenembolie ist daher entscheidend.
Symptome
- Die meisten Patient:innen, die an CTEPH erkranken, hatten in der Vergangenheit bereits mehrere Lungenembolien. Ein Teil der Patient:innen kann sich nicht daran erinnern und es wurde nie eine akute Lungenembolie festgestellt.
- Lösen sich die Gerinnsel über die Zeit nicht vollständig, wird das Atmen bei körperlicher Belastung schwerer, eine Atemnot entsteht. Zusätzlich können Betroffene schneller ermüden und sich kraftlos fühlen. In seltenen Fällen kommt es auch zu Ohnmachtsanfällen.
Ursachen
CTEPH entsteht, wenn sich Blutgerinnsel nach wiederholten Lungenembolien nicht oder nur unvollständig auflösen. Die Ursache für die gestörte Auflösung ist unklar.
Blutgerinnungsstörungen können die Entwicklung einer CTEPH begünstigen. Man unterteilt in angeborene und erworbene Blutgerinnungsstörungen.
Angeborene Blutgerinnungsstörungen sind:
- Faktor-V-Leiden-Mutation
- Prothrombinmutation G20210A
- Homozygote C677T-Mutation des Methylenetetrahydrofolate Reductase Gens
- Antithrombin-Mangel
- Protein-C-Mangel
- Protein-S-Mangel
- Dysfibrinogenämie
Erworbene Blutgerinnungsstörungen sind:
- Antiphospholipid-Syndrom (eine Autoimmunerkrankung)
- Heparin-induzierte Thrombozytopenie (eine seltene Reaktion auf Heparin)
- Hormonelle Verhütungsmittel mit Östrogen („die Pille“)
Risikofaktoren
Zu den Risikofaktoren für eine CTEPH zählt man eine Thrombophilie. Die Thrombophilie beschreibt die Neigung einer Patientin oder eines Patienten zur Gerinnselbildung. Es gibt genetische und erworbene Ursachen für eine Thrombophilie. Zu den erworbenen Ursachen zählen unter anderem eine vorliegende Herzinsuffizienz, bösartige Tumoren, Schwangerschaft oder die Verwendung östrogenhaltiger Verhütungsmittel.
Chronisch entzündliche Erkrankungen, z. B. Colitis ulcerosa oder Morbus Crohn, erhöhen ebenso das Risiko für eine CTEPH wie Knochenmarkserkrankungen (myelodysplastisches Syndrom) und eine Entfernung der Milz.
Zu den Risikofaktoren für eine CTEPH zählt vor allem die Thrombophilie, eine erhöhte Gerinnselneigung. Daneben erhöhen auch chronisch entzündliche Erkrankungen, Knochenmarkserkrankungen und eine Splenektomie das Risiko.
Patient:innen können chirurgisch, interventionell oder medikamentös behandelt werden.
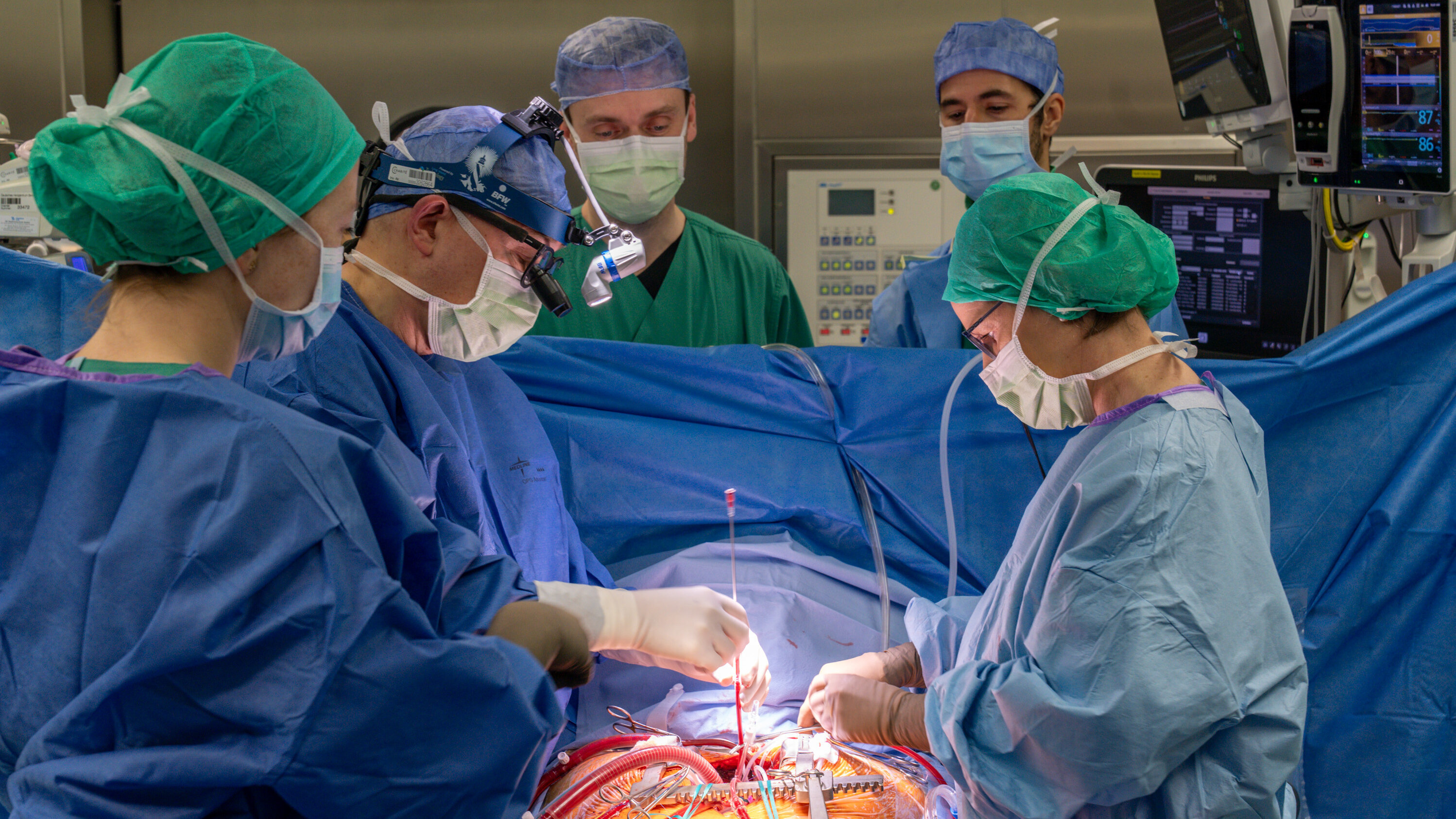
Diagnostik
Die Diagnose einer CTEPH erfordert mehrere Schritte. Aufgrund der unspezifischen Symptome im frühen Verlauf wird die Erkrankung meist erst spät entdeckt. Ein erster Verdacht wird meist aufgrund der oben beschriebenen Symptome im Zusammenhang mit einer Lungenembolie in der Vorgeschichte und Hinweisen auf eine Rechtsherzbelastung in der Herzultraschalluntersuchung (Echokardiographie) gestellt. Anschließend ist eine differenzierte Abklärung in einem spezialisierten Zentrum erforderlich.
Die Diagnose von CTEPH erfordert mehrere Untersuchungen, darunter:
- Laboruntersuchung: Eine Erhöhung des Laborwertes „NT-proBNP“ kann Hinweise für eine Belastung des rechten Herzens geben.
- Elektrokardiogramm: Das Elektrokardiogramm kann auf eine Rechtsherzbelastung hinweisen.
- Echokardiographie: Die Echokardiographie ist eine leicht zugängliche, nicht-invasive Methode, um eine Belastung des rechten Herzens festzustellen.
- Bildgebende Verfahren:
- Ventilations-Perfusionsszintigraphie: Die Ventilations-Perfusionsszintigraphie ist die wichtigste Maßnahme zum Ausschluss einer CTEPH. Hierbei wird in der hochauflösenden Computertomographie (CT) die Durchblutung aller Lungensegmente überprüft. Ist die gesamte Lunge gleichmäßig mit Blut versorgt, spricht das mit großer Wahrscheinlichkeit gegen eine CTEPH-Diagnose.
- Computertomographie-Angiographie (CT-A): In der CT-A werden Läsionen, also Verletzungen, in den Pulmonalarterien sichtbar. Weitere Hinweise sind ausgeprägte Bronchialarterien, die in minder durchbluteten bzw. stark durchbluteten Gebieten der Lunge liegen. Ein sicherer Ausschluss einer CTEPH kann allerdings nicht über die CT-A erfolgen.
- Invasive bildgebende Verfahren:
- Pulmonalisangiographie: Die Pulmonalisangiographie dient zur Sicherung der Diagnose und der genauen Planung der Therapie. Sie stellt die Lungengefäße mittels Röntgenkontrastmittel genau dar und zeigt, ob die Patientin bzw. der Patient für eine Operation infrage kommt.
- Rechtsherzkatheteruntersuchung: Die Untersuchungsmethode dient zur genauen Feststellung der Rechtsherzbelastung.
Die Operation ist die effektivste Möglichkeit für Patient:innen, um eine CTEPH zu heilen. Daher gilt sie als Standardtherapie. Bei der OP wird das Narbengewebe mit der inneren Schicht der Gefäße herausgeschält.
Zusätzlich müssen Patient:innen mit CTEPH ihr Leben lang spezielle Medikamente nehmen.
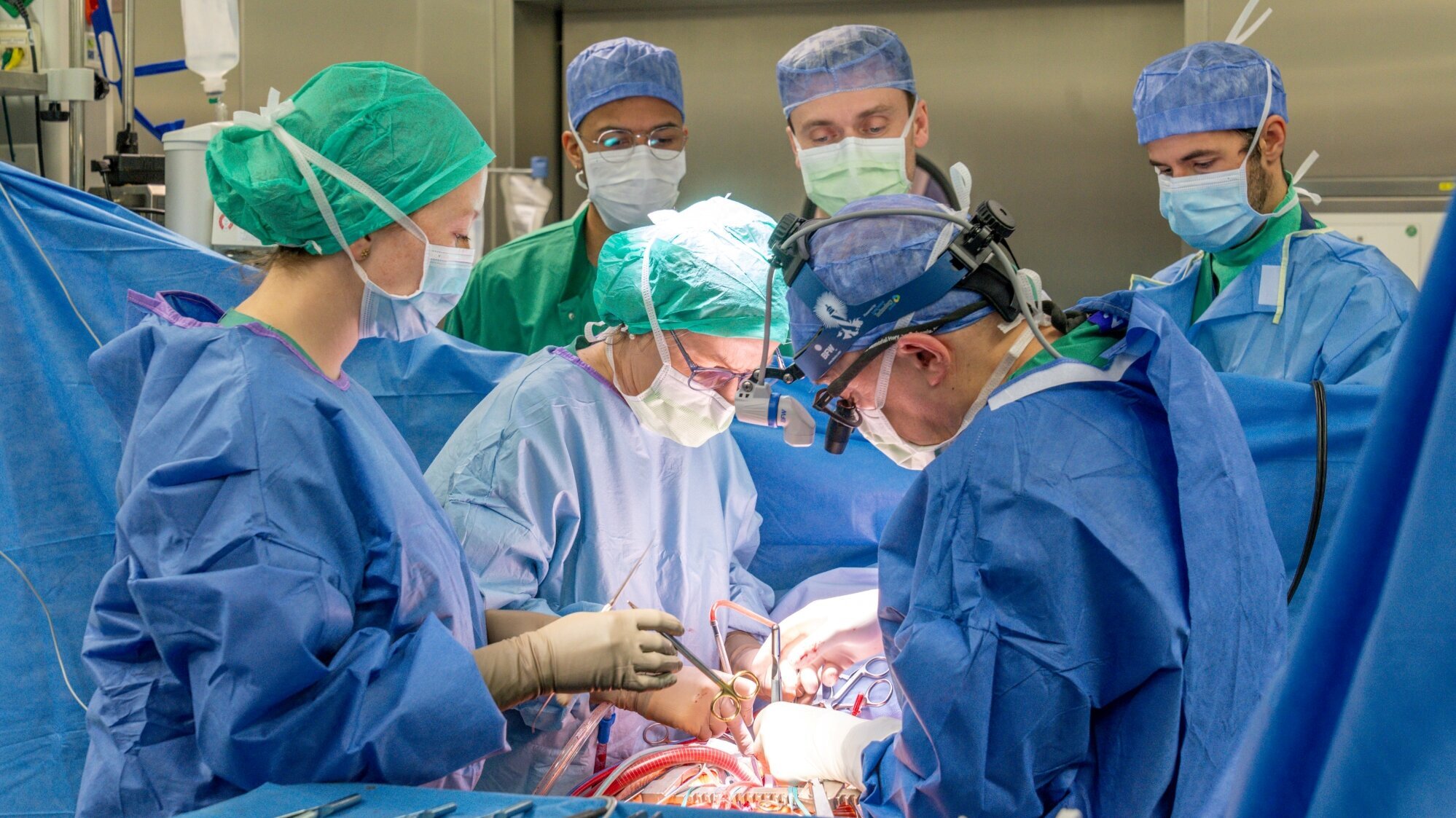
Therapie
Therapieziele
- Senkung des pulmonalen Drucks in der Lungenstrombahn
- Verbesserung des Gasaustausches in der Lunge
- Verbesserung der Rechtsherzfunktion
- Verbesserung der Belastbarkeit und Lebensqualität der Patient:innen
Therapiemöglichkeiten
Ist die Diagnose einer CTEPH bestätigt, ergeben sich grundsätzlich drei Therapieoptionen, die sich gegenseitig ergänzen können: die pulmonale Endarterektomie (PEA), die medikamentöse Therapie und die interventionelle Behandlung mittels Ballonangioplastie (BPA). Welches Verfahren für die betroffenen Patient:innen infrage kommt und ob eine PEA möglich ist, muss interdisziplinär, d. h. im Austausch der verschiedenen beteiligten Fachrichtungen (Chirurgie, Kardiologie, Radiologie u.a.) an einem spezialisierten Zentrum entschieden werden. In Berlin erfolgt diese Besprechung in der Berliner CTEPH-Konferenz mit Beteiligung von Ärzt:innen des Deutschen Herzzentrums der Charité (DHZC), des DRK-Klinikums Westend und der Charité.
Chirurgische Behandlung
- Pulmonale Endarteriektomie (PEA): Die Operation ist die effektivste Möglichkeit für geeignete Patient:innen, um eine CTEPH zu heilen. Daher gilt sie als Standardtherapie. Bei der OP wird das Narbengewebe mit der inneren Schicht der Gefäße herausgeschält. Dafür muss das Brustbein vollständig eröffnet werden. Der Eingriff erfolgt unter Einsatz der Herz-Lungen-Maschine; die Körpertemperatur der Patient:innen wird auf ca. 18°C abgesenkt.
- Lungentransplantation: Bevor die PEA etabliert wurde, wurden Patient:innen mit CTEPH lungentransplantiert. Heutzutage stellt die Lungentransplantation nur in seltenen, ausgewählten Fällen eine Therapieoption dar. Sie kommt nur für Patient:innen infrage, die weder mittels PEA operiert noch mit Medikamenten ausreichend behandelt werden können.
Medikamentöse Behandlung
Patient:innen mit CTEPH müssen unbedingt lebenslang eine Blutverdünnung (Antikoagulation) erhalten, meistens mit Phenprocoumon (z.B. Marcumar, Falithrom), manchmal auch mit einem direkten Antikoagulanz (Apixaban, Dabigatran, Edoxaban, Rivaroxaban).
Meist wird die Medikation individuell durch Tabletten zur Entwässerung (sogenannte Diuretika) erweitert. Zusätzlich kann die Patientin bzw. der Patient durch Rehabilitationsmaßnahmen erlernen, sich adäquat körperlich zu belasten. Eine Überanstrengung sollte vermieden werden, da dies Ohnmachtsanfälle oder eine Überforderung des rechten Herzens auslösen kann.
Seit 2014 ist das Medikament Riociguat für die Behandlung der CTEPH zugelassen. Dieses Medikament nimmt Einfluss auf die Regulation zellulärer Funktionen wie die der Zellvermehrung, der Bildung von Narbengewebe und von Entzündungsprozessen. Auf Blutgefäße wirkt Riociguat erweiternd, was bei den verengten Lungengefäßen von CTEPH-Patient:innen ein großer Vorteil ist. Gerade für die Patient:innen, für die eine Operation nicht infrage kommt, ist Riociguat eine Therapieoption, die deren Belastbarkeit verbessern kann. Der Krankheitsverlauf kann dadurch erheblich abgeschwächt werden. Die Ursache der CTEPH kann mit diesem Medikament aber nicht beseitigt werden.
Interventionelle Behandlung
Bei einem Teil der Patient:innen, bei denen vor allem die peripheren, kleinen Lungengefäße betroffen sind und die für eine Operation nicht infrage kommen, kann eine Aufdehnung der Lungengefäße mittels eines Ballonkatheters erfolgen. Hierzu sind meistens vier bis sechs einzelne Sitzungen möglich, da nicht alle Läsionen gleichzeitig behandelt werden können.
Risiken und Erfolgsaussichten
Unbehandelt kann CTEPH zu einer schweren Rechtsherzbelastung (Rechtsherzinsuffizienz) und letztlich zum Tod führen. Mit einer frühzeitigen Diagnose und Behandlung (vor allem durch eine Operation) haben viele Patient:innen jedoch eine gute Prognose und können eine deutlich verbesserte Lebensqualität erreichen.
Die Erfolgsaussichten durch eine Operation sind sehr gut. Für 70 Prozent der Patient:innen besteht im Anschluss die Möglichkeit, geheilt zu werden.
Wie bei allen Operationen gibt es Risiken. So kann es nach dem Eingriff etwa zu Blutungen, Infektionen, Herzrhythmusstörungen oder Schlaganfällen kommen. Das Risiko, an der Operation bzw. danach im stationären Verlauf zu versterben, liegt an erfahrenen Zentren bei zwei bis vier Prozent.
Patient:innen, die nach einer Operation weiterhin einen erhöhten Lungenhochdruck aufweisen, können mittels einer Ballonangioplastie nachbehandelt werden. Auch zeigt eine medikamentöse Weiterbehandlung z. B. mit Riociguat oft einen guten Effekt.
Nachsorge
Die medikamentöse Blutverdünnung wird nach der Operation fortgesetzt.
Regelmäßige Kontrollen nach einer Operation sollten in einer Spezialsprechstunde für pulmonale Hypertonie erfolgen.
Das interdisziplinäre OP-Team am DHZC ist auf die Behandlung von CTEPH-Patient:innen spezialisiert: Prof. Dr. Christoph Knosalla, Dr. Laurenz Kopp Fernandes, Katrin Klünner (Physician Assistant), Julia Neumann (OP-Pflege), Dr. Vanessa Zwaans, Dr. Leonhard Wert (von links nach rechts).

Behandlung am DHZC
Ein sehr erfahrenes, interdisziplinäres Team aus Chirurg:innen und Internist:innen am DHZC ist spezialisiert auf die Behandlung von Patient:innen mit CTEPH. Unsere spezialisierten Pflegekräfte in allen Bereichen kennen die notwendigen Besonderheiten, die Patient:innen mit CTEPH vor, während und nach der Operation mit sich bringen.
In der Berliner CTEPH-Konferenz wird individuell pro Fall entschieden, ob eine Operation (Pulmonale Endarteriektomie, PEA) möglich ist. Unsere Chirurg:innen der Klinik für Herz-, Thorax- und Gefäßchirurgie führen die Operation mit großer Expertise durch. Anschließend wird die Patientin bzw. der Patient auf unseren Normal- und Intensivstationen von unseren erfahrenen Pflegefachkräften versorgt.
Ihre Ansprechpartner:
- Prof. Dr. Christoph Knosalla, Oberarzt an der Klinik für Herz-, Thorax- und Gefäßchirurgie und chirurgischer Leiter des Transplantationsprogramms
- Dr. med. Laurenz Kopp Fernandes, Oberarzt an der Klinik für Herz-, Thorax- und Gefäßchirurgie (HTG) und Ärztlicher Leiter der Ambulanzen der HTG
In der Ambulanz der Klinik für Herz-, Thorax- und Gefäßchirurgie des Deutschen Herzzentrums der Charité wird eine Spezialsprechstunde “Ambulante spezialfachärztliche Versorgung (ASV) für Pulmonale Hypertonie” (Terminvereinbarung unter 030-4593-2141) für Patienten mit pulmonaler Hypertonie angeboten.
Hier stehen alle diagnostischen Methoden zur Verfügung und es kann für jede/n Patient:in die geeignete Behandlungsmöglichkeit gewählt werden. Die Betreuung aller Patient:innen erfolgt in enger interdisziplinärer Zusammenarbeit und fachlichem Austausch mit unterschiedlichen Fachdisziplinen und spezialisierten Zentren, um die bestmögliche und ganzheitliche Behandlung zu gewährleisten.
Berliner CTEPH-Konferenz
Anmeldung zur Berliner CTEPH-Konferenz ist ganz einfach per Email möglich. Schreiben Sie bitte Dr. Kopp Fernandes (laurenz.koppfernandes@dhzc-charite.de)



